Nella nostra nuova sede di Marano da gennaio 2023 è attivo un servizio di diagnostica cardiovascolare avanzata che ci consente di effettuare diagnosi molto accurate delle seguenti patologie:
- valvulopatie di interesse chirurgico e percutaneo;
- cardiopatia ischemica;
- cardiomiopatie (malattie del miocardio);
- scompenso cardiaco;
- aritmie;
- cardiopatie congenite dell’adulto;
- ipertensione arteriosa.
Tale servizio si svolge in due ambulatori interamente dedicati all’ecocardiografia avanzata, dotati delle più moderne tecnologie, e in un ambulatorio di aritmologia.
Negli ambulatori di ecocardiografia, oltre al tradizionale ecocardiogramma, vengono eseguiti i seguenti esami:
- ecocardiogramma transesofageo bidimensionale e tridimensionale;
- ecostress fisico o ecocardiogramma da sforzo fisico;
- ecostress farmacologico o ecocardiogramma da sforzo farmacologico;
- ecocolordoppler transcranico con bubble test;
- ecocardiogramma tridimensionale (3D);
- ecocardiogramma fetale.
Tutti i nostri ambulatori di ecocardiografia, inclusi quelli di diagnostica avanzata, sono dotati di ecografi di ultima generazione e seguono le linee guida Europee e Italiane di Ecocardiografia per la refertazione degli esami, per ogni ecocardiogramma eseguito viene salvato digitalmente un minimal data set di dati ed immagini. Ciò consente ai nostri cardiologi di poter consultare sempre le immagini di ecocardiogrammi effettuati in passato ai nostri pazienti.
Nell’ambulatorio di aritmologia si eseguono invece i seguenti esami:
- tilt test o head-up tilt test;
- controllo e programmazione del pacemaker e defibrillatore impiantabile AICD;
- controllo del loop recorder;
- ECG ad alta risoluzione con registrazione dei potenziali tardivi.
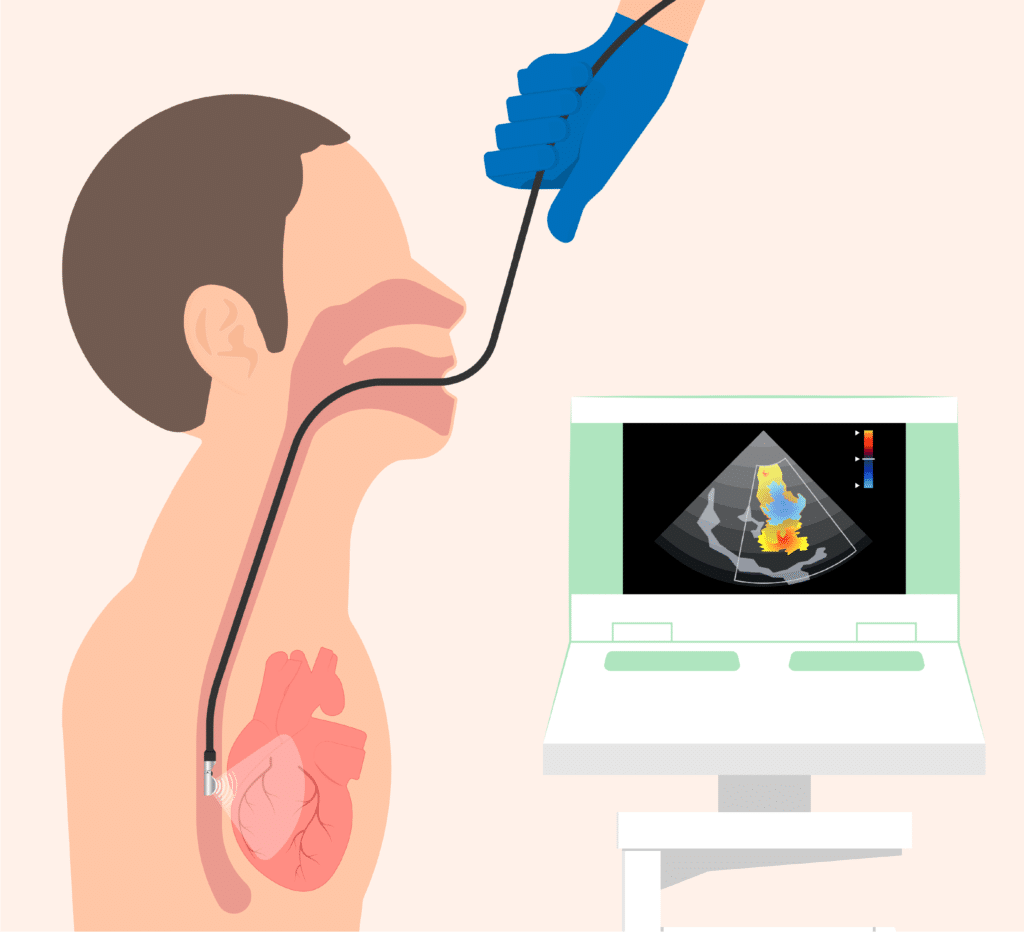
ECOCARDIOGRAMMA TRANSESOFAGEO
CHE COS’E’ L’ECOCARDIOGRAMMA TRANSESOFAGEO?
L’ecocardiogramma transesofageo o ecocolordoppler cardiaco transesofageo è un esame ecografico di secondo livello che permette lo studio morfologico e funzionale delle camere cardiache e delle valvole tramite l’introduzione di una sonda a ultrasuoni nell’esofago del paziente. L’esofago è una struttura molto vicina al cuore, infatti, tale metodica consente una visualizzazione più dettagliata delle varie strutture cardiache rispetto all’ecocardiogramma eseguito attraverso il torace.
A CHE COSA SERVE E QUANDO VIENE RICHIESTO L’ECOCARDIOGRAMMA TRANSESOFAGEO?
L’ecocardiogramma transesofageo è uno strumento utile al cardiologo per avere una diagnosi precisa e indirizzare il paziente all’iter terapeutico più appropriato nei casi in cui l’ecocardiogramma transtoracico non abbia prodotto risultati soddisfacenti. Ciò accade nei seguenti casi:
- pazienti con malattie polmonari (enfisema) o con grosse masse muscolari in quanto in tali casi la finestra acustica è di scadente qualità;
- pazienti portatori di protesi metalliche che creano riverberi ed artefatti sull’immagine;
- pazienti che devono essere sottoposti a cardioversione elettrica della fibrillazione atriale per escludere la presenza di coaguli nell’atrio sinistro che potrebbero essere “spinti” in periferia una volta che l’atrio riacquista la sua attività contrattile;
- pazienti con malattia valvolare per valutare l’entità della valvulopatia ed in caso di intervento chirugico per pianificare la strategia di correzione della valvulopatia;
- pazienti con sospetta patologia congenita come, ad esempio, il difetto interatriale o il forame ovale pervio;
- pazienti con sospetta infezione di valvola cardiaca, di pacemaker o di protesi valvolare.
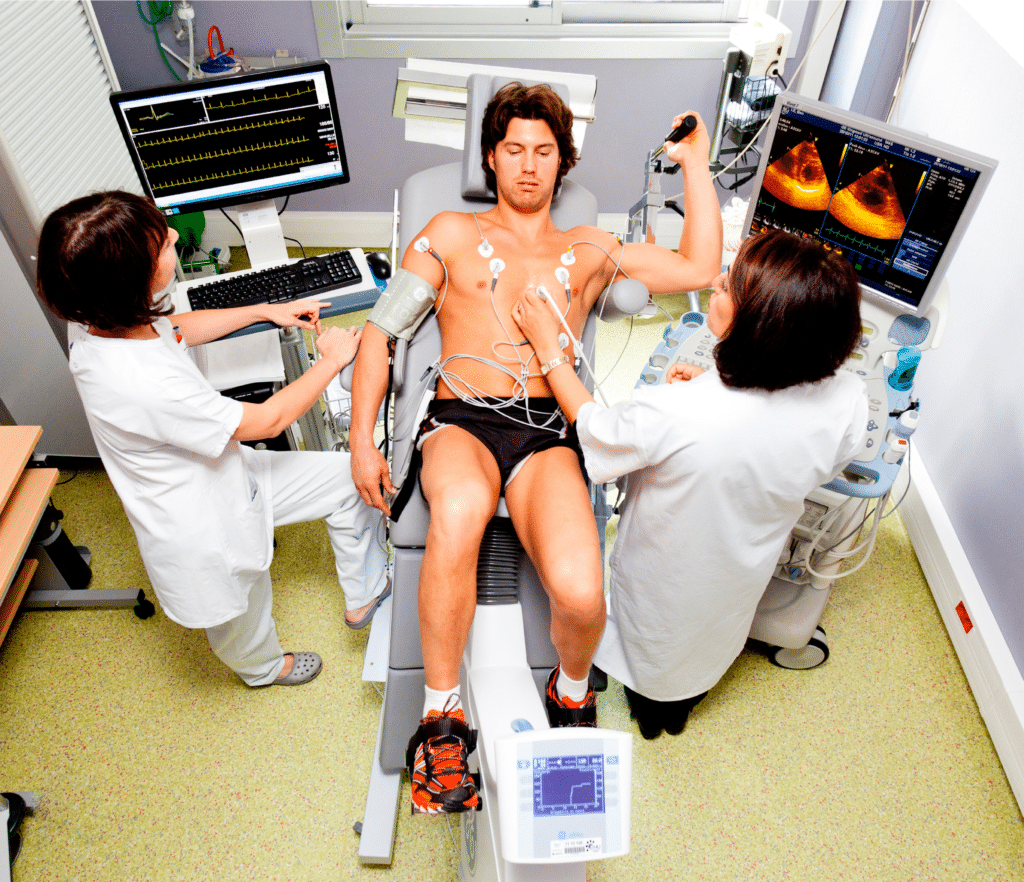
ECOSTRESS FISICO
L’Ecostress fisico, chiamato anche ecocardiogramma da stress fisico o ecocardiogramma da sforzo o ancora Eco(color)dopplergrafia cardiaca a riposo e dopo prova fisica, è un esame in cui il paziente svolge un esercizio fisico al letto-ergometro, durante l’esecuzione di un ecocardiogramma transtoracico.
Tale esame è un’evoluzione del test da sforzo tradizionale e presenta un’accuratezza maggiore in quanto consente di effettuare un monitoraggio del cuore durante lo sforzo sia elettrocardiografico che ecografico, permettendo la valutazione sia della meccanica ventricolare che dei profili flussimetrici valvolari.
A COSA SERVE L’ECOCARDIOGRAMMA DA SFORZO?
Con l’ecocardiogramma da stress fisico è possibile riconoscere e localizzare anomalie del movimento e dell’ispessimento delle pareti del ventricolo sinistro. Quando le coronarie (le arterie che irrorano il muscolo cardiaco) sono ammalate o stenotiche (ristrette), il flusso di sangue è spesso ridotto con conseguente alterazioni della contrazione delle corrispondenti porzioni di miocardio. Quando il cuore viene sottoposto ad uno sforzo all’aumentare della sua intensità, la contrazione delle pareti tende ad aumentare. La contemporanea visualizzazione ecocardiografica permette di valutare sia l’aumento di contrattilità in zone immobili a riposo (miocardio vitale) sia la riduzione di contrattilità in zone irrorate da coronarie malate che, sempre a riposo, presentavano un normale movimento (miocardio ischemico). In pratica, quindi, con l’ecocardiogramma durante stress si evidenziano alterazioni della contrattilità dei segmenti cardiaci vascolarizzati da coronarie malate (Valutazione della vitalità e dell’ischemia inducibile). Queste anomalie delle contrazioni possono accompagnarsi a segni elettrocardiografici o a sensazione di dolore toracico, ma non raramente sono il primo e unico segno di sofferenza cardiaca.
Inoltre, l’ecostress fisico si presta alla valutazione anche di altre patologie come le malattie delle valvole cardiache (ad esempio la stenosi aortica, l’insufficienza aortica e l’insufficienza mitralica) in cui è utile avere informazioni sul grado di severità della patologia, sulla tolleranza allo sforzo fisico e sulla capacità di adattamento del cuore. Le informazioni ottenute dal medico possono avere un impatto sulla strategia di cura della specifica malattia valvolare.
QUALI PAZIENTI DEVONO SOTTOPORSI ALL’ECOSTRESS?
- I pazienti con sospetta malattia coronarica per confermare la diagnosi e valutare la percentuale di muscolo cardiaco a rischio;
- I pazienti con cardiopatia ischemica e grave riduzione della funzione cardiaca, per valutare se un intervento di rivascolarizzazione con bypass o angioplastica possa essere di beneficio;
- I pazienti che si devono sottoporre ad un follow up in seguito a un trattamento alle coronarie (angioplastica o bypass);
- I pazienti con valvulopatia in cui esistano dubbi riguardo alla gravità del vizio valvolare, per valutare il comportamento della valvola e del muscolo cardiaco durante sforzo.
ECOSTRESS FARMACOLOGICO
L’Ecostress farmacologico, chiamato anche ecocardiogramma da stress farmacologico o ecocardiogramma da sforzo farmacologico è un esame in cui al paziente viene iniettato un farmaco, Dobutamina o Dipiridamolo, durante l’esecuzione di un ecocardigramma. La somministrazione di tale farmaco a dosaggio crescente induce nel cuore le stesse modificazioni indotte da uno sforzo fisico ovvero un incremento della frequenza cardiaca con la Dobutamina o un incremento del flusso delle arterie coronarie con il Dipiridamolo. L’ecostress farmacologico è pertanto un esame del tutto equivalente all’ecostress fisico con la sola e un’unica differenza che nel primo il cuore viene stimolato con uno stress farmacologico nel secondo con uno sforzo fisico.
ECOCOLORDOPPLER TRANSCRANICO CON BUBBLE TEST
L’ecocolordoppler transcranico con Bubble test, chiamato anche test delle microbolle, è un esame minimamente invasivo utilizzato per diagnosticare alcune anomalie cardiache, in particolare il Forame Ovale Pervio (PFO) ovvero un difetto interatriale congenito che consiste in un’apertura presente sul setto interatriale.
L’Ecocolordoppler transcranico con Bubble test rappresenta l’esame di riferimento nella diagnosi del Forame Ovale Pervio, in quanto consente di valutare in pochi minuti se c’è passaggio di sangue tra atrio destro e atrio sinistro.
La Pervietà del Forame Ovale è un’anomalia piuttosto comune: si stima che il 20-25% della popolazione abbia un forellino nel cuore senza saperlo e che può rimanere nascosto per anni.
Grazie all’ecocolordoppler transcranico con Bubble test è possibile individuare la presenza di questa anomalia cardiaca.
In condizioni normali il PFO non causa problemi a meno che la pressione nell’atrio destro non aumenti a causa di forte tosse, di sforzi in corso di vomito, di ipertensione polmonare o anche in corso di immersioni subacquee con conseguente forte aumento di pressione. Se la pressione nell’atrio destro supera quella dell’atrio sinistro può determinare un passaggio di sangue da destra a sinistra tramite il forellino.
Il PFO diventa particolarmente rischioso se il paziente presenta patologie cardiache o neurologiche pregresse, che possono determinare la formazione di trombi nel sistema venoso. Questi trombi se passano nel sistema arterioso attraverso la PFO possono provocare la cosiddetta embolia paradossa.
Ictus giovanili e attacchi ischemici transitori in assenza di fattori di rischio vascolare possono essere dovuti al Forame Ovale Pervio.
QUANDO SI EFFETTUA L’ECOCOLORDOPPLER TRANSCRANICO CON BUBBLE TEST?
L’Ecocolordoppler transcranico con Bubble test è indicato in diverse categorie di pazienti:
- portatori di uno o più fattori di rischio vascolare di età inferiore ai 45 anni;
- portatori di fattori protrombogeni congeniti (iperomocisteinemia, antitrombina III, anticorpi antifosfolipidi, etc);
- soggetti con anamnesi positiva per ictus giovanile criptogenetico;
- soggetti con emicrania con aura;
- episodi di sordità improvvisa mono e bilaterale e vertigini centrali;
- trombosi arteriosa retinica in assenza di arteriopatia carotidea significativa;
- sindrome delle apnee notturne e broncopneumopatia cronica ostruttiva;
- episodio di amnesia globale transitoria;
- anamnesi di flebopatie ricorrenti;
- recente frattura di ossa lunghe;
- subacquei.
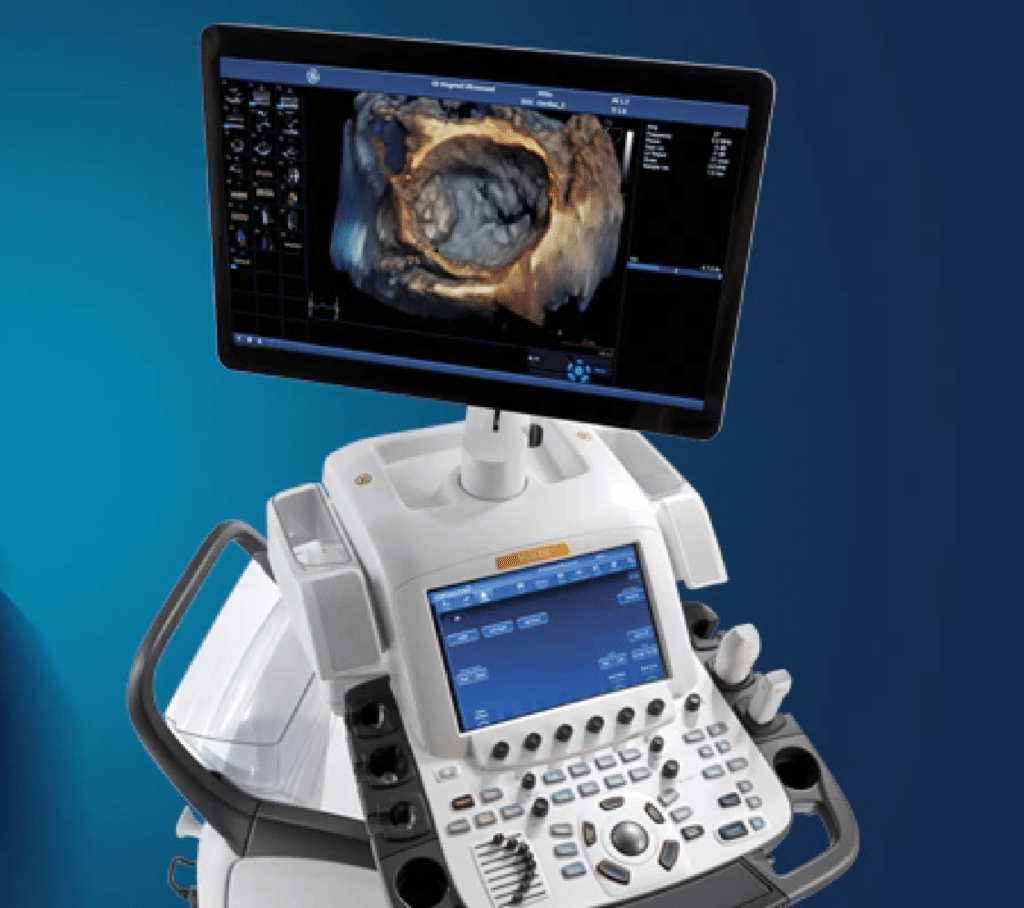
ECOCARDIOGRAMMA TRIDIMENSIONALE (3D)
CHE COS’È L’ECOCARDIOGRAMMA 3D?
L’ecocardiogramma tridimensionale o ecocolordoppler cardiaco 3D, consiste nell’esecuzione di una ecografia del cuore eseguita nelle tre dimensioni. Ciò permette di valutare l’intero volume del cuore e non semplicemente una sezione bidimensionale.
PERCHÉ SI EFFETTUA L’ECOCARDIOGRAMMA 3D?
Con l’ecocolordoppler cardiaco bidimensionale si possono visualizzare tutte le parti del cuore e valutarne le dimensioni, la forza con cui si contrae, le pressioni al suo interno e il funzionamento degli apparati valvolari.
Tuttavia, questo esame ha dei limiti, legati essenzialmente all’impossibilità di valutare le camere cardiache e le valvole nella loro reale struttura tridimensionale.
Tali limiti vengono totalmente superati con l’ecocardiogramma 3D in quanto con la ricostruzione 3D delle immagini è possibile: calcolare con elevata precisione i volumi dei ventricoli ed effettuare uno studio accurato delle valvole, in particolar modo della valvola mitrale.
Pertanto i vantaggi dell’ecocardiogramma 3D rispetto al più semplice ecococolordoppler cardiaco bidimensionale sono:
- Migliore valutazione dei volumi cardiaci, comparabile a quella effettuata con la risonanza magnetica cardiaca (RMC).
- Studio della morfologia della valvola mitrale, in particolar modo nei pazienti con prolasso e/o stenosi della valvola mitrale.
- Valutazione delle masse cardiache (tumori, vegetazioni, etc…).
- studio della frazione di eiezione ventricolare soprattutto nei pazienti con difetti di conduzione come il blocco di branca, nei portatori di pacemaker, nella fibrillazione atriale e nel post infarto.
L’ecocolordoppler cardiaco 3D rappresenta quindi un avanzamento maggiore delle tecniche ecocardiografiche, in grado di rivaleggiare con la Risonanza Magnetica e la TAC, rispetto alle quali ha il vantaggio del minor costo, della facile ripetibilità, e dell’impiego anche in soggetti con protesi metalliche o affetti da claustrofobia.
ECOCARDIOGRAMMA FETALE
CHE COS’È L’ECOCARDIOGRAMMA FETALE?
L’ecocardiogramma fetale è un esame ecografico eseguito per studiare l’aspetto e il funzionamento del cuore del feto, allo scopo di evidenziare o escludere la presenza di una cardiopatia congenita.
Attualmente l’accuratezza dell’esame nell’evidenziare le cardiopatie è intorno all’80%.
QUANDO SI EFFETTUA L’ECOCARDIOGRAMMA FETALE?
L’ecocardiogramma fetale è una normalissima ecografia transaddominale che non rientra nei normali controlli di routine. Viene indicata dal ginecologo quando sono presenti particolari rischi fetali o materni, allo scopo di individuare le malformazioni e le patologie congenite a carico del cuore o quando all’esame strutturale di routine del feto si visualizza un cuore con sospetta anomalia o con un ritmo cardiaco irregolare (aritmia).
Il rischio di avere un feto con una malformazione cardiaca è stimato intorno all’1%. Le condizioni materne e fetali per le quali il ginecologo potrebbe consigliare l’ecocardiogramma fetale includono:
Indicazioni materne:
- precedente figlio con una cardiopatia congenita;
- casi di cardiopatie congenite in famiglia (familiarità);
- malattie ereditarie associate ad aumentato rischio di malformazioni cardiache;
- diabete, fenilchetonuria (malattia genetica metabolica), malattie autoimmuni o alcune infezioni contratte in gravidanza;
- assunzione di farmaci che possono provocare un aumento dell’incidenza di malformazioni (comprovata teratogenicità, cioè lo sviluppo anomalo di organi nell’embrione).
Indicazioni fetali:
- sospetto di cardiopatia congenita emerso durante una ecografia morfologica di controllo;
- aritmia fetale;
- risultato anomalo della valutazione della translucenza nucale;
- ritardo della crescita fetale accertato nel secondo trimestre di gravidanza;
- malformazioni fetali extracardiache;
- aumento dei liquidi nei tessuti fetali (idrope fetale);
- gemelli monocoriali (con una sola placenta);
- alterazioni cromosomiche.
TILT TEST
CHE COS’E’ IL TILT TEST?
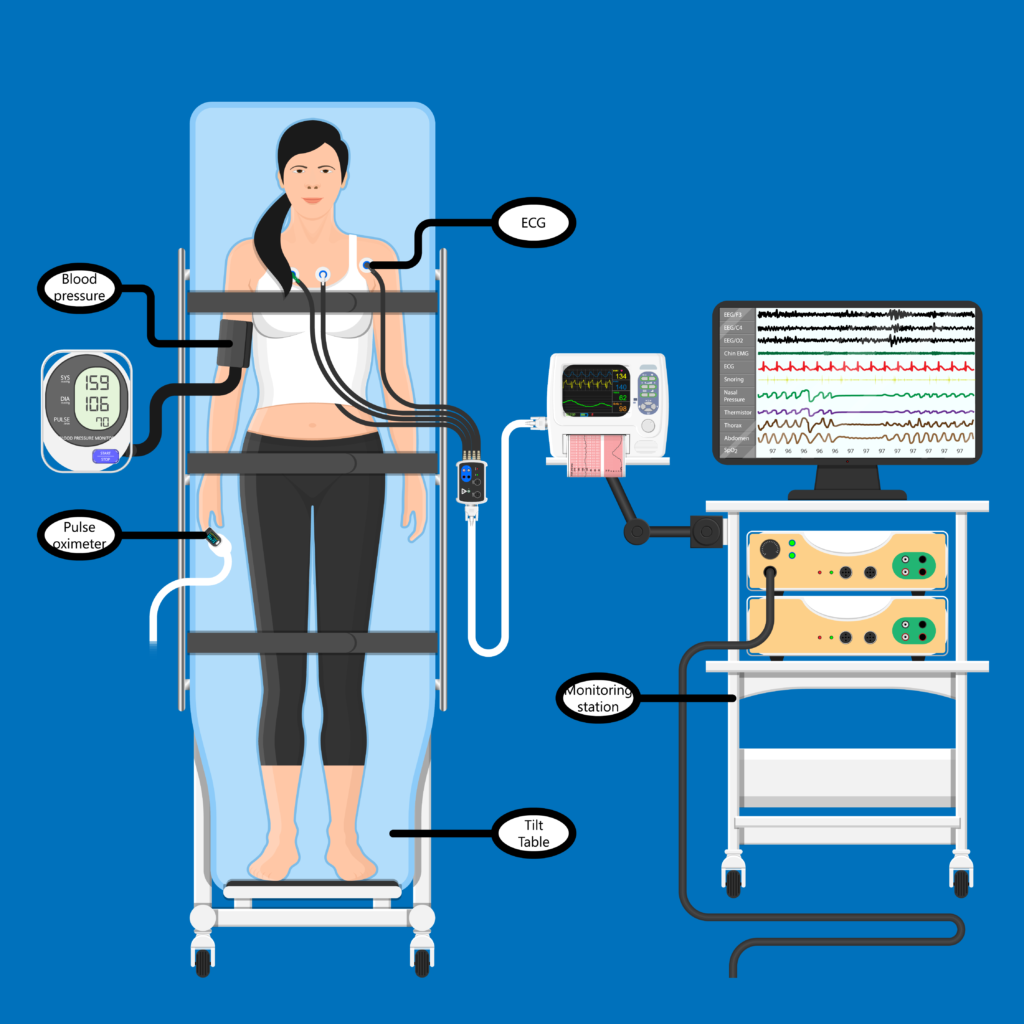
Il Tilt Test o Head-Up Tilt Test è un esame diagnostico che consente di valutare il comportamento della pressione sanguigna e della frequenza cardiaca mentre il paziente è disteso su di un lettino basculante che passa rapidamente da una posizione orizzontale a una semi-verticale.
In queste condizioni, in un paziente predisposto, possono attivarsi delle reazioni mediate dalle fibre nervose presenti nel cuore che portano a una riduzione della frequenza cardiaca e della pressione arteriosa e infine alla perdita di coscienza (sincope o svenimento).
I parametri del paziente vengono monitorati continuamente per tutta la durata dell’esame con un elettrocardiografo e un misuratore di pressione.
L’esame termina dopo il tempo di osservazione previsto (solitamente 40 minuti) o a seguito della comparsa del sintomo (svenimento).
QUANDO VIENE PRESCRITTO IL TILT TEST?
Il tilt test viene prescritto a pazienti con sincopi, di origine sconosciuta, nei quali gli esami di primo livello, in particolare l’Holter ECG, non hanno rivelato la causa della sincope. In genere viene effettuato nei pazienti in cui si sospetti che la sincope sia dovuta a un improvviso calo della pressione arteriosa o un improvviso rallentamento del battito cardiaco, causato da una anormale risposta dei riflessi che controllano la circolazione cardiaca.
CONTROLLO E PROGRAMMAZIONE DEL PACEMAKER E DEL DEFIBRILLATORE IMPIANTABILE AICD
CHE COS’É IL CONTROLLO DEL PACEMAKER E DEL DEFIBRILLATORE IMPIANTABILE AICD?
Il controllo elettronico dei dispositivi impiantabili (pacemaker e defibrillatore impiantabile) é un esame eseguito in ambulatorio o al letto del paziente per controllare il funzionamento del sistema impiantato. Il controllo viene effettuato periodicamente, con una tempistica che dipende dal tipo di dispositivo e dalle caratteristiche cliniche del singolo paziente. Controlli aggiuntivi vengono eseguiti quando si sospetta un malfunzionamento del sistema o a seguito di interventi del defibrillatore.
COME SI SVOLGE IL CONTROLLO DEL PACEMAKER E DELDEFIBRILLATORE IMPIANTABILE AICD?
Il paziente si reca al Centro cardiologico, dove un medico o un ingegnere specializzato eseguiranno il controllo tramite il programmatore. Si tratta di un computer dedicato a questo scopo che attraverso una sonda poggiata sullo stimolatore del paziente “interroga” il dispositivo e può interagire con i dati di programmazione e con la sua memoria, consentendo in tal modo all’operatore di effettuare le seguenti operazioni:
1) Ottimizzare e modificare le funzioni dello stimolatore adeguandole al paziente;
2) Verificare l’integrità del circuito di stimolazione;
3) Identificare eventuali problemi derivati dalla programmazione;
4) Verificare la presenza e la natura degli episodi di aritmia memorizzati;
5) Misurare lo stato di carica della batteria.
A COSA SERVE IL CONTROLLO DEI DISPOSITIVI IMPIANTABILI (PACEMAKER E DEFIBRILLATORE IMPIANTABILE AICD)?
Il controllo del dispositivo impiantato permette di individuare sia il corretto momento durante il quale eseguire la sostituzione dello stimolatore che la presenza di possibili malfunzionamenti che, in alcuni casi, possono essere corretti mediante una riprogrammazione elettronica. Il controllo elettronico, inoltre, fornisce anche dati utili per migliorare la gestione clinica del paziente.
Nel nostro ambulatorio di aritmologia si eseguono i controlli dei pacemaker e dei defibrillatori impiantabili delle seguenti marche: Boston Scientific, Abbott (St Jude), Biotronik, Medtronic e Microport (Sorin).
CONTROLLO DEL LOOP RECORDER
COS’È IL LOOP RECORDER?
Il loop recorder impiantabile è un dispositivo impiantato sottopelle, che consente di monitorare l’elettrocardiogramma per un periodo molto lungo (la batteria dura circa 3 anni). I loop recorder impiantabili di ultima generazione sono piccolissimi infatti vengono inseriti sottocute attraverso un’incisione molto piccola e risultano essere completamente invisibili dall’esterno.
A COSA SERVE IL LOOP RECORDER?
Il loop recorder viene impiantato quando il paziente presenta dei sintomi compatibili con una malattia aritmogena ma che, data la loro bassa frequenza, non possono essere diagnosticati con altri esami. Attraverso l’impianto di tale dispositivo è infatti possibile verificare se in presenza di sintomi vengono registrate delle aritmie. Nel caso in cui il dispositivo registra un ritmo cardiaco normale in presenza di sintomi si esclude che la causa degli stessi sia un’aritmia, nel caso contrario invece è stata diagnosticata la patologia che induce quella sintomatologia.
Le applicazioni cliniche del loop recorder includono:
- perdite di coscienza transitorie e cadute ricorrenti, è possibile che una caduta immotivata, specialmente in un individuo anziano, sia in realtà una sincope, il loop recorder è utile per distinguere i due tipi di eventi.
- epilessia, l’utilizzo del loop recorder ha permesso di stabilire che alcuni pazienti a cui era stata diagnosticata l’epilessia soffrivano invece di un problema cardiaco che si manifestava con frequenti episodi di sincope;
- sincopi ricorrenti immotivate;
- palpitazioni;
- fibrillazione atriale;
- ictus criptogenico (un ictus cerebrale di cui non è stato possibile determinare la causa).
A COSA SERVE IL CONTROLLO DEL LOOP RECORDER?
Il controllo ambulatoriale del loop recorder viene effettuato con gli stessi programmatori che sono utilizzati per i controlli dei pacemaker e dei defibrillatori AICD, al fine di controllare gli eventuali eventi aritmici registrati, lo stato della batteria del dispositivo, la programmazione del device e le eventuali osservazioni.
ELETTROCARDIOGRAMMA AD ALTA RISOLUZIONE CON REGISTRAZIONE DEI POTENZIALI TARDIVI (SAECG)
L’ ECG ad alta risoluzione con registrazione dei potenziali tardivi (SAECG) consiste in una particolare registrazione elettrocardiografica effettuata con un dispositivo specificamente predisposto che registra 300 o più battiti consecutivi (per circa 30 minuti) ed analizza con particolari amplificazioni e filtri l’attività cardiaca alla ricerca di potenziali tardivi.
Tale metodica è utilizzata al fine di rilevare un’attività elettrica anormale nel muscolo cardiaco, soprattutto in corrispondenza dei ventricoli, nota come Potenziali Tardivi Ventricolari (PTV). I potenziali tardivi ventricolari sono segnali elettrici ad alta frequenza e di bassa ampiezza, generalmente invisibili all’elettrocardiogramma standard, ma che possono essere rilevati grazie a tecniche di amplificazione del segnale elettrocardiografico. La presenza di potenziali tardivi sul tracciato indica l’esistenza, nei ventricoli, di una zona nella quale la conduzione elettrica è rallentata. Questa ricerca individua i pazienti suscettibili di sviluppare gravi disturbi del ritmo ventricolare, specialmente in seguito a un infarto del miocardio, ed esposti a un alto rischio di morte improvvisa. L’esame, come l’elettrocardiografia, è indolore, privo di effetti secondari e non richiede il ricovero ospedaliero.